Die Nierentransplantation
Eine Nierentransplantation ist aus medizinischer Sicht das beste Nierenersatzverfahren. Die neue Niere entgiftet und entwässert den Körper rund um die Uhr. Allerdings sind die Wartezeiten für eine postmortal gespendete Niere in Deutschland sehr lang. Es gibt neben der Verstorbenenspende auch die Option der Lebendspende. Eine Lebendnierenspende muss gut abgewogen werden, da sie mit gewissen Risiken für die Spenderin/den Spender einhergeht.
Prinzip und Ablauf
Die Nierentransplantation gilt aus medizinischer Sicht als das beste Nierenersatzverfahren. Warum? Die neue Niere arbeitet rund um die Uhr und entgiftet und entwässert den Körper. Der gesunde Mensch hat zwar zwei Nieren, aber man kann auch gut mit einer Niere leben. So gibt es z.B. Menschen, die mit nur einer Niere geboren werden, aber trotzdem keine Beschwerden haben und nie an die Dialyse müssen.
Nach einer Transplantation können die meisten Patientinnen und Patienten ein nahezu normales Leben führen. Sie sind nicht mehr auf die regelmäßige Dialyse in einem Nierenzentrum oder daheim angewiesen, müssen keine Diäten und Trinkmengen einhalten – und in vielen Fällen fühlen sich die Menschen auch besser als unter der Dialysetherapie. Viele können wieder ihren Beruf aufnehmen und nahezu alle Freiheiten des Lebens genießen. Allerdings müssen transplantierte Patientinnen und Patienten ihr Leben lang Medikamente einnehmen. Diese sind notwendig, um das eigene Immunsystem zu unterdrücken, das ansonsten die neue Niere abstoßen würde.
Deutschland gehört zum Eurotransplant-Raum (https://www.eurotransplant.org), einem Zusammenschluss vieler Länder. Die Vergabe der Spenderorgane dieser Länder an die wartenden Patientinnen und Patienten erfolgt nach festgelegten medizinischen und ethischen Kriterien. Sie richtet sich z.B. nach dem Grad der Gewebeübereinstimmung von Spendenden und Empfangenden (sog. HLA Match), nach der Länge der Wartezeit und nach geographischen Gesichtspunkten, die eine kurze Transportzeit sicherstellen sollen. Leider müssen Betroffene viel Geduld mitbringen. Da der Mangel an Spenderorganen eklatant ist, dauert es oft fünf bis neun Jahre, bevor der ersehnte Anruf des Transplantationszentrums kommt: „Wir haben eine Niere für Sie. Bitte kommen Sie sofort zu uns in die Klinik“. Die Patientin/der Patient darf und sollte mit dem Transplantationszentrum über die Qualität der zu transplantierenden Niere sprechen und abwägen, ob eine Annahme des Organs für sie/ihn in Frage kommt bzw. welche Qualitätsanforderungen (z.B. Alter des Spendenden) bei einer Organannahme berücksichtigt werden sollen.
Ist die Patientin/der Patient im Transplantationszentrum eingetroffen, wird sie/er sofort für die Operation vorbereitet, denn es gilt, möglichst wenig Zeit zu verlieren. Je kürzer ein Organ außerhalb eines Körpers ist, also je kürzer die Zeitspanne zwischen Organentnahme bei den Spendenden und Organeinpflanzung in die Empfangenden ist, desto höher ist die Aussicht, dass es voll funktionstüchtig ist und viele Jahre oder Jahrzehnte funktioniert.
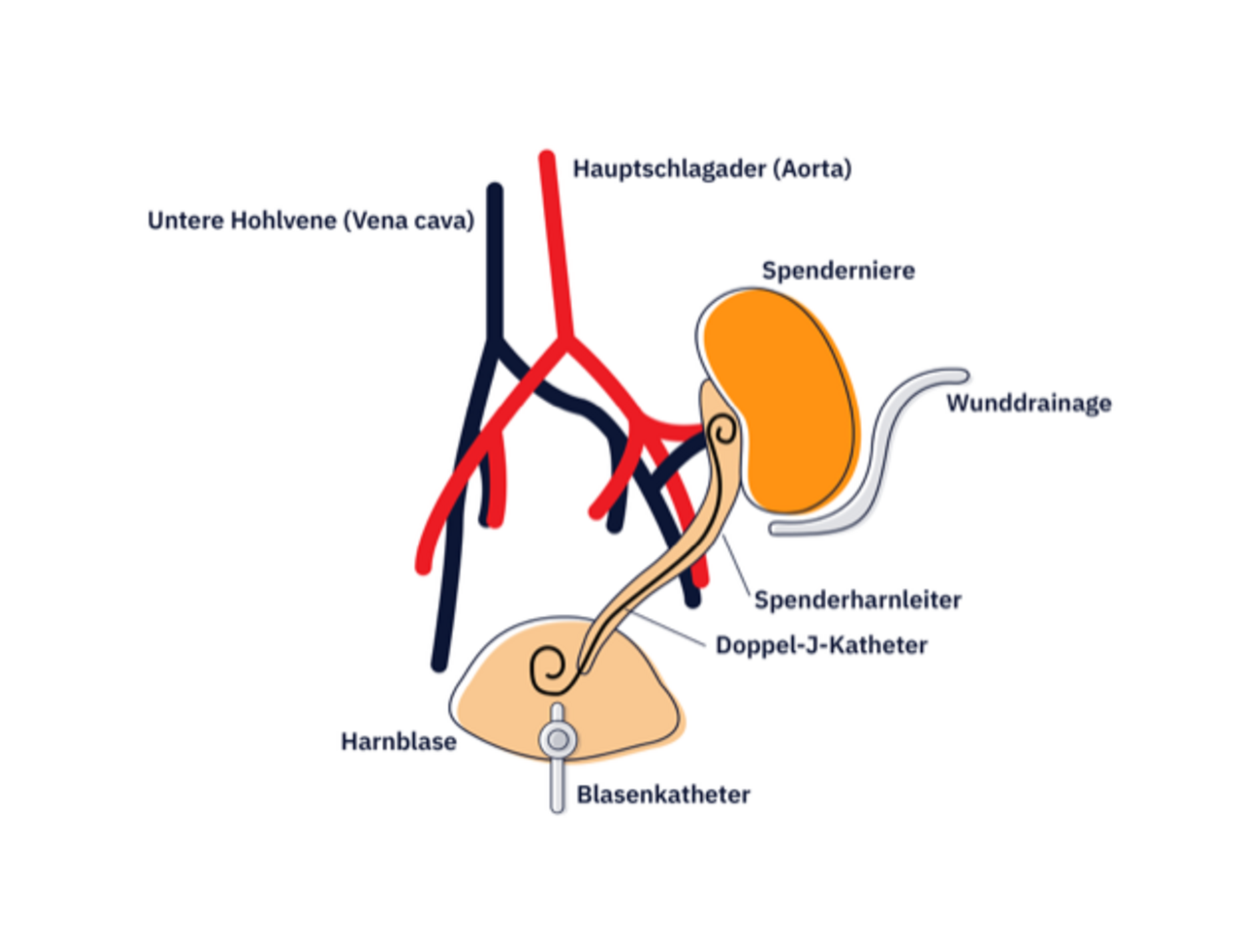
Während der Operation wird die Spenderniere in der Leistenregion in den Beckenraum eingesetzt und mit der Blutbahn und der Harnblase verbunden. Die neue Niere nimmt in der Regel rasch, manchmal schon auf dem OP-Tisch, ihre Arbeit auf und produziert Urin.
Bereits im Krankenhaus werden die Medikamente festgelegt, die die Betroffenen dauerhaft einnehmen müssen, damit ihr Immunsystem die Spenderniere nicht abstößt. Zudem wird u.a. auch über die geeignete Ernährung und Lebensführung beraten. Nach dem Krankenhausaufenthalt kann eine umfassende Anschlussheilbehandlung in spezialisierten Rehabilitationseinrichtungen erfolgen.
Die transplantierten Patientinnen und Patienten werden in regelmäßigen Abständen zu Untersuchungsterminen ins Transplantationszentrum oder dem Nierenzentrum vor Ort einbestellt, um den langfristigen Erfolg der Transplantation sicherzustellen. Dennoch gibt es keine Garantie für den Erfolg einer Nierentransplantation und es ist immer möglich, dass Nebenwirkungen oder Komplikationen auftreten. Trotzdem funktionieren die meisten Nierentransplantate nach der Transplantation und schwerwiegende Komplikationen sind selten. Das 5-Jahres-Transplantatüberleben von Organen verstorbener Spender beträgt etwa 75 %, was bedeutet, dass drei von vier transplantierten Nieren fünf Jahre nach der Operation noch arbeiten.
Detaillierte Informationen zur Nierentransplantation entnehmen Sie bitte dem Aufklärungsbogen, Anlage 1
Voraussetzungen für die Transplantation
Für eine Nierentransplantation kommen allgemein chronisch nierenkranke Patientinnen und Patienten, die (in Kürze) auf ein Nierenersatzverfahren angewiesen sind, in Frage. Es gibt aber auch Kontraindikationen, also Erkrankungen, die die Durchführung einer Nierentransplantation nicht erlauben. Dazu gehören fortgeschrittene, nicht heilbare Krebserkrankungen oder schwere Erkrankungen von Herz, Leber oder Lunge. Auch bei aktiven Infektionskrankheiten wird eine Nierentransplantation nicht durchgeführt, wobei z.B. HIV und Hepatitis nicht unbedingt zum Ausschluss von der Transplantation führen müssen.
Vorbereitung
Jeder Mensch mit einer fortgeschrittenen Nierenkrankheit, der sich für die Option einer Nierentransplantation interessiert, sollte frühzeitig mit seiner behandelnden Nephrologin/seinem Nephrologen darüber sprechen. Spricht medizinisch nichts gegen eine Transplantation, kann die Nephrologin/der Nephrologe die oder den Betroffenen für die Aufnahme in die Warteliste für ein Organ anmelden, sobald dieser ein Nierenersatzverfahren benötigt. Um auf die Warteliste zu kommen, muss eine umfassende medizinische Untersuchung erfolgen, um sicherzustellen, dass die Betroffenen sich für eine Transplantation eignen und den Strapazen der Operation gewachsen sind.
Zu den Voraussetzungen für die Transplantation
Steht man auf der der Warteliste, heißt es Geduld haben: Da es zu wenige Spenderorgane gibt, kann es viele Jahre dauern, bis ein Organangebot kommt.
Sonderform: Lebendnierenspende
Neben der Möglichkeit der Nierentransplantation durch Organe von Verstorbenen, gibt es die Möglichkeit der Lebendnierenspende. Jede vierte bis fünfte Niere, die in Deutschland transplantiert wird, stammt von lebenden Spendenden. Die Regeln für eine Lebendspende sind streng, so dass nur nahe Verwandte oder einander sehr eng verbundene Personen (z.B. Ehepartner, Freundinnen und Freunde) spenden dürfen, wobei die Gesundheit der Spenderinnen/Spender und die Freiwilligkeit Voraussetzungen sind. Das wird vor der Transplantation unabhängig geprüft. Eine Transplantationskommission soll sicherstellen, dass kein Zwang, auch kein emotionaler, auf die Spenderin/den Spender ausgeübt wurde oder gar eine Bezahlung erfolgte – Organhandel ist eine Straftat. Auch medizinisch müssen die Spenderinnen/Spender bestimmte Voraussetzung mitbringen. Sie müssen beispielsweise über zwei normal funktionierende Nieren verfügen, und dürfen anderweitig nicht schwer erkrankt sein. Im Einzelfall sollten sie dies mit ihrer Nephrologin/ihrem Nephrologen besprechen.
Des Weiteren ist es wichtig, dass Spendewillige über alle bekannten Risiken, wie Operationsrisiken, aber auch eventuelle Langzeitfolgen, aufgeklärt werden. Eine Niere genügt zwar eigentlich für ein normales, langes Leben und die Lebensqualität der Spenderin/der Spender ist im Allgemeinen gut und sie bedauern die Spende nur selten. Eine Nierenspende ist aber auch im Langzeitverlauf nicht ganz ohne Risiko für die Spenderin/den Spender. Es kann zum Beispiel zu einem Anstieg des Blutdrucks und zur Nierenfunktionseinschränkung kommen. Einige Spenderinnen und Spender entwickeln ein Erschöpfungssyndrom (sog. Fatigue-Syndrom). Hierüber wird zu Zeit intensiv geforscht, es ist zum Beispiel nicht klar, ob die Nierenspende die einzige Ursache des Erschöpfungssyndroms ist. Mögliche Folgeschäden sind auch der Grund, warum die Lebendnierenspende, zumindest in Deutschland, als „subsidiär“ eingestuft wird, also als eine „nachgeordnete“ Therapie. Stünden genügend Organe von verstorbenen Menschen zur Verfügung, würde man keine Lebendspenden durchführen (müssen).
Der medizinische Vorteil einer Lebendnierenspende für die Empfängerin/den Empfänger ist, dass die Transplantation geplant und frühzeitig erfolgen kann. Manchmal sogar, bevor die Empfängerin/der Empfänger an die Dialyse muss (im Fachjargon heißt das „präemptive“ Transplantation). Insgesamt geht die Lebendnierenspende mit den besten Therapieergebnissen einher, da die Zeit der Spenderniere außerhalb des Körpers kurz ist.
Detaillierte Informationen zur Lebendspende entnehmen Sie bitte dem Aufklärungsbogen, Anlage 6 „Aufklärungsbogen und Einverständniserklärung zur Lebendnierenspende“ des TX-Manuals.
Sonderform: Blutgruppeninkompatible Lebendnierespende
Wenn bei einer geplanten Lebendnierenspende eine Blutgruppenunverträglichkeit zwischen Spenderin/Spender und Empfängerin/Empfänger bestand, wurde in Deutschland bis Anfang des Jahrtausends die Transplantation nicht durchgeführt. Zwischenzeitlich ist eine Blutgruppenunverträglichkeit kein „K.o.-Kriterium“ mehr. Die Empfängerinnen/Empfänger müssen sich aber einer speziellen Vorbehandlung unterziehen.
Sie erhalten vor der Transplantation wiederholt spezielle Blutreinigungs- oder Plasmaaustauschverfahren (Immunadsorption, Plasmapherese), bei denen, ähnlich wie bei einer Dialysebehandlung, das Blut gereinigt wird, allerdings werden anstelle von Giftstoffen Antikörper gegen die Blutgruppe der Spendenden aus dem Blut herausgefiltert, so dass es nach der Transplantation nicht zu einer Reaktion durch die Blutgruppenunverträglichkeit kommt. Zusätzlich bekommet die Empfängerin/der Empfänger der Niere in der Regel ein Medikament (Rituximab), das die Antikörperbildung unterdrückt.
Detaillierte Informationen zur Lebendnierenspende entnehmen Sie bitte dem Aufklärungsbogen, Anlage 2 „Aufklärungsbogen und Einverständniserklärung zur ABO inkompatiblen Nierentransplantation“ des TX-Manuals.
Nebenwirkungen und mögliche Komplikationen der Nierentransplantation
Die Nierentransplantation ist eine Operation und birgt somit auch die „normalen“ Operationsrisiken, wie z.B. Wundinfektionen, Blutungen oder Thrombosen. Auch kann es bei einer Nierentransplantation wie bei anderen Harnwegsoperationen zu Urinlecks oder gestörtem Urinabfluss (Ureterobstruktionen) kommen.
Die gefürchtetste Komplikation ist die Abstoßung des neuen Organs. Das Risiko ist in den ersten Monaten nach der Transplantation am höchsten, deswegen werden die Patientinnen und Patienten anfangs sehr engmaschig betreut. Die Abstoßung kann oft frühzeitig an einem Funktionsabfall der neuen Niere erkannt werden. In schweren Fällen kommt es auch zu Wassereinlagerungen. Wird eine solche Abstoßung rechtzeitig entdeckt und behandelt, kann sie in den allermeisten Fällen abgewendet und das Organ gerettet werden. Auch im späteren Verlauf kann es zu Abstoßungen kommen. Diese verlaufen in der Regel wesentlich unauffälliger und lassen sich u.U. schlechter erkennen. Die Nierenfunktion nimmt schleichend ab, die Betroffenen haben eine erhöhte Eiweißausscheidung und entwickeln häufig einen Bluthochdruck. Diese „chronische“ Form der Abstoßung ist zudem schwieriger zu behandeln und oft nicht umkehrbar. Wichtig ist daher, alles daranzusetzen, dass sie erst gar nicht entsteht. Zur Diagnosestellung muss in der Regel eine Biopsie des Transplantats durchgeführt werden.
Der größte Risikofaktor für eine solche Abstoßung ist eine unzureichende Immunsuppression (=Unterdrückung des Immunsystems durch Medikamente). Sie entsteht häufig durch Einnahmefehler, genauer gesagt: durch das Vergessen der Medikamente. Jede Patientin/jeder Patient, die/der sich für eine Nierentransplantation entscheidet, muss wissen, dass sie/er ein Leben lang auf die regelmäßige und zuverlässige Einnahme dieser Medikamente angewiesen ist, um die gespendete Niere funktionstüchtig zu erhalten.
In Folge der Transplantation bzw. der immunsuppressiven Therapie kann es auch zu verschiedenen Folgeerkrankungen/-komplikationen kommen.
Folgeerkrankungen/-komplikationen
- Zytomegalie-Virus-Infektion (CMV)
Die meisten Menschen tragen das CMV in sich, haben aber keinerlei Beschwerden, weil das Immunsystem das Virus „in Schach hält“. Unter der Immunsuppression kann das Virus aber die Oberhand gewinnen und es kann zu Symptomen wie Abgeschlagenheit, Fieber und einer reduzierten Anzahl weißer Blutkörperchen (Leukopenie) kommen. Meistens werden prophylaktisch für 3-6 Monaten Virustatika (Medikamente, die die Virenvermehrung unterdrucken) gegeben, um eine CMV-Krankheit zu verhindern. - Pilzinfektionen, bakterielle oder virale Infekte
Weil das Immunsystem von transplantieren Menschen „heruntergefahren“ werden muss, um Abstoßungen zu verhindern, kann es häufiger zu bakteriellen oder viralen Infekten oder zu Pilzinfektionen kommen. Die Patientinnen und Patienten sind z.B. anfälliger für Harnwegsinfekte oder auch Erkältungskrankheiten. Es werden in der ersten Phase nach Nierentransplantation vorbeugend Medikamente eingesetzt, die diese Infektionen verhindern. Vor Transplantation sollte daher der Impfschutz gemäß den Stiko-Empfehlungen überprüft und aufgefrischt werden. - Bluthochdruck
Viele transplantierte Patientinnen und Patienten leiden nach einer Transplantation unter Bluthochdruck. Entweder, weil sie häufug schon vor der Transplantation erhöhte Werte hatten oder dieser z.B. durch Medikamente oder die neue Niere (mit-)verursacht wird. Aus welchen Gründen auch immer, der hohe Blutdruck muss behandelt werden, denn er schädigt die Spenderniere und auch das Herz- und Kreislaufsystem der Betroffenen. - Diabetes mellitus
Bis zu 30 Prozent aller transplantierten Menschen entwickeln in Folge der Transplantation einen Diabetes mellitus, man spricht von „Posttransplantationsdiabetes“. Dieser sollte nicht auf die leichte Schulter genommen werden, denn es handelt sich hierbei um eine ernste Erkrankung, die unbehandelt die Lebenserwartung der Betroffenen reduziert. Reicht eine Lebensstilumstellung nicht aus, muss er medikamentös behandelt werden. - Osteoporose
Die immunsupprimierende Therapie kann zum Knochenabbau und porösen Knochen führen. Eine solche Osteoporose wird mit Vitamin D und Calcium, mit sogenannten Bisphosphonaten oder einem speziellen Antikörper behandelt. Auch eine Lebensstilmodifikation schützt den Knochen. - Erhöhtes Krebsrisiko
Immunsuppression erhöht das Krebsrisiko, wobei v.a. Hautkrebs gehäuft auftritt. Das illustriert, wie wichtig ein konsequenter Schutz vor der Sonne ist (nicht Sonnenbaden, Kopfbedeckung tragen, Sonnenschutz (LSF 50) auftragen). Zudem sollte jährlich mind. eine Hautuntersuchung durch Spezialisten erfolgen. Darüber hinaus sind regelmäßige Früherkennungsuntersuchungen für Krebs empfohlen.
Weitere wichtige Fragen, die sich Betroffene oft stellen, wenn sie eine Nierentransplantation erwägen
Wenn die Operation gut verlaufen ist und die neue Niere ihren Dienst aufgenommen hat, können die Patientinnen und Patienten in der Regel wieder am Berufsleben teilnehmen. Bis auf die regelmäßige Einnahme der Tabletten und der Empfehlung, gesund zu leben, um u.a. das Risiko von Bluthochdruck und Diabetes mellitus zu reduzieren, haben die Betroffenen keine stärkeren Einschränkungen.
Von der Ausübung eines Berufs, der viel im Freien stattfindet und keinen ausreichenden Schutz vor Sonnenbestrahlung bietet (z.B. Bademeister, Bauarbeiter, etc.) wird allerdings wegen des erhöhten Hautkrebsrisikos abgeraten. Auch schwere körperliche Arbeit oder Wechselschichtarbeit wird nicht empfohlen, außerdem auch Arbeiten, die aufgrund einer hohen Keimbelastung mit einem erhöhten Infektionsrisiko einhergehen (z.B. Müllabfuhr).
Da nach einer Nierentransplantation die regelmäßige Dialysebehandlung wegfällt, sind Reisen auch spontan möglich, weil keine Urlaubsdialyse im Vorfeld organisiert werden muss. Das empfinden viele transplantierte Menschen, die vorher an der Dialyse waren, als große Befreiung. Es ist jedoch weiterhin notwendig, die immunsuppressiven Medikamente regelmäßig und wie vorgeschrieben einzunehmen, auch im Urlaub. Patientinnen und Patienten sollten darauf achten, ihre Medikamente in ausreichender Menge und vor großer Hitze geschützt auf Reisen dabeizuhaben. Auf einer Flugreise sollten diese Medikamente unbedingt im Handgepäck mitgeführt werden. Die Mitnahme muss in der Regel im Vorfeld bei der Airline angemeldet werden. In manchen Ländern bestehen Einfuhrbeschränkungen für die Medikamente, sodass eine ärztliche Bescheinigung die Notwendigkeit der Medikamenteneinnahme bestätigen sollte.
Außerdem sollte aufgrund des erhöhten Infektionsrisikos von Menschen, die immunsuppressive Medikamente einnehmen, auf einen ausreichenden Impfschutz geachtet werden. Das gilt insbesondere bei Fernreisen. Wichtig zu wissen ist, dass nicht alle Impfstoffe bei transplantierten Menschen gegeben werden können: Die Gelbfieberimpfung beispielsweise ist eine Impfung mit einem Lebendimpfstoff. Diese sind bei transplantierten Menschen nicht zugelassen.
Menschen, die transplantiert wurden, können sich wieder ganz normal ernähren und haben grundsätzlich keine Einschränkungen hinsichtlich der Trinkmenge oder bestimmter Nährstoffe wie Phosphat. Ein gesunder Lebenswandel und insbesondere eine gesunde Ernährung tragen allerdings maßgeblich dazu bei, möglichen Transplantationsfolgen wie Diabetes mellitus oder Bluthochdruck entgegenzuwirken. Auch Übergewicht sollte vermieden werden. Das gelingt mit einer gesunden Ernährung: Viel Gemüse, Obst in Maßen, Vollkornprodukte, wenig Zucker und Salz. Denn Salz treibt den Blutdruck in die Höhe und schädigt dadurch die Spenderniere.
Da nierentransplantierte Patientinnen und Patienten Medikamente einnehmen, die das Immunsystem unterdrücken, wird allgemein vom Verzehr von rohem Fleisch oder Fisch oder Rohmilchprodukten abgeraten. Im Ausland kann auch Vorsicht bei Leitungswasser oder Eiswürfeln geboten sein. Darüber hinaus spielt die Hygiene bei der Zubereitung roher Speisen (z.B. Salaten) eine wichtige Rolle.
Auch kann es bei einigen Lebensmitteln zu Wechselwirkungen mit den immunsupprimierenden Medikamenten kommen. Grapefruits und Pampelmusen können ihre Wirkung steigern, Johanniskraut (z.B. als Antidepressivum oder in Tees) ihre Wirkung herabsetzen. Auf diese Lebensmittel muss somit grundsätzlich verzichtet werden. Wie bei den meisten Medikamenten sollte nach Möglichkeit kein Alkohol konsumiert werden. Spezielle und detailliertere Hinweise finden sich in den Beipackzetteln der verschriebenen Medikamente.
Ja, sie können – und wichtiger noch: Sie sollen!
Neben der gesunden Ernährung ist ausreichende Bewegung der Schlüssel, um gefährlichen Folgeerkrankungen wie Bluthochdruck oder Diabetes mellitus entgegenzuwirken und die Blutgefäße gesund zu halten. Empfohlen werden leichte Ausdauersportarten, wie Walken, Radfahren oder Schwimmen.
Detaillierte Informationen und spezielle Sportangebote für transplantierte Menschen bietet die Deutsche Gesellschaft Rehabilitationssport für chronisch Nierenkranke e.V.
Frauen, die dialysepflichtig sind, können häufig keine Kinder bekommen, da beispielsweise der Hormonhaushalt durch die Dialysetherapie und die Vergiftung des Blutes durch die fehlende Nierenfunktion beeinträchtigt ist. Durch die Transplantation normalisiert sich dies und es kommt wieder zu einem regelmäßigen Zyklus, so dass nach sorgfältiger Absprache mit dem Transplantationszentrum Schwangerschaften erfolgreich geplant (einige Medikamente können das Ungeborene schädigen und müssen vor eine Schwangerschaft unbedingt ausgetauscht werden) und ausgetragen werden. Die erfolgreiche Transplantation verbessert zudem normalerweise die Sexualfunktion bei Frauen und Männern. Planen Männer eine Vaterschaft, so sind ebenfalls Medikamentenanpassungen im Vorfeld zu berücksichtigen, um Folgeschäden durch die Immunsuppressiva zu vermeiden.
Die Nachsorge ist sehr wichtig, um mögliche Abstoßungsreaktionen früh erkennen und behandeln zu können. Das ist der Grund, warum transplantierte Menschen in den ersten Monaten nach der Transplantation relativ engmaschig zur Nachuntersuchung einbestellt werden (anfangs mehrfach pro Woche, dann alle 1-2 Wochen, später längere Untersuchungsintervalle). Im Verlauf ist es wichtig, mögliche Folgekomplikationen wie Diabetes mellitus, Bluthochdruck oder Osteoporose rechtzeitig zu erkennen und zu behandeln. Die Abstände zwischen den Untersuchungen werden mit den Jahren länger, allerdings werden sie individuell nach Patientin/Patient festgelegt, je nachdem, wie stabil die neue Niere arbeitet, wie viele Risikofaktoren die/der Betroffene aufweist, ob es schon zu Abstoßungsreaktionen kam und wie viele Folgeerkrankungen sich entwickelt haben.
Der Gesamt-CO2-Fußabdruck einer Transplantation liegt deutlich unter dem der Dialyse, für die viel Wasser und Energie benötigt wird und die zu vielen Abfallprodukten führt. Im Gegensatz dazu ist die Transplantation wesentlich umweltfreundlicher, allerdings auch nicht klimaneutral.
Vor- und Nachteile der Transplantation im Überblick
Vorteile der Nierentransplantation
- Kontinuierliche gleichmäßige Entgiftung
- Kreislaufschonend
- Örtliche und zeitliche Flexibilität
- Keine Dialysebehandlung erforderlich
- Unabhängigkeit
- Grundsätzlich kaum Einschränkungen beim Essen und Trinken
- Kein Gefäßzugang
- Flexible Reisemöglichkeit
- Im Vergleich zur Dialyse geringerer CO2-Fußabdruck
- Familienplanung (Frauen) erfolgreicher möglich
Nachteile der Nierentransplantation
- Lange Wartezeiten
- Hohe Eigenverantwortung bei der Gesunderhaltung der Spenderniere (regelmäßige Medikamenteneinnahme erforderlich, gesunde Lebensweise)
- Erhöhte Infektionsgefahr durch die immunsupprimierenden Medikamente
- Erhöhtes (Haut-)Krebsrisiko – Sonnenschutz muss sehr ernst genommen werden!